
Figure from Internet
椎間盤突出是很多人耳熟能詳的疾病,也是復健科門診病人中常見的問題。椎間盤突出是指兩個脊椎骨中間的結構椎間盤向後突出壓到後方的脊髓導致神經的疼痛。今天的主題和椎間盤突出很接近但又不一樣,椎間盤原性疼痛 Discogenic Pain 嚴格的定義是指椎間盤本身的疼痛,並非椎間盤壓迫到神經導致的疼痛。椎間盤原性疼痛 Discogenic Pain 並非每個科別的醫師都了解,今天想藉著這篇文章介紹一下這個概念給大家,本文會集中探討腰椎的部分。
定義與解剖構造
今天的主角椎間盤原性疼痛 Discogenic pain在定義上有許多不同的說法,但下面這篇文章給予的定義是
Back pain associated with IVD degeneration without herniation, anatomical deformity, or other alternate clear causes of pain and disability.

很多時候大家會把 Discogenic pain 和所謂的 Disc-related pain 搞混,但從這個定義來看,Discogenic pain 是指椎間盤本身的疼痛,而且不大會有椎間盤的突出。Dicogenic 代表椎間盤本身在疼痛,而 Disc-related pain 則是因為椎間盤導致的疼痛,最常見的一種就是椎間盤突出壓迫到神經形成所謂的放射性疼痛 Radicular pain。
椎間盤的位置是在兩節脊椎的椎體間的特化結構,主要的功能是吸收與傳遞力量,並且在中軸的穩定上扮演重要的角色的。椎間盤整體構造可以分為以下三個部分,分別是:
髓核 Nucleus pulposus:位於正中心的部分,主要組成為type II collagen與proteoglycan
纖維環 Annulus fibrosus:圍繞在髓核外圍的緻密組織,主要組成為type I collagen
上下兩節脊椎的終板 Endplates:主要組成為Hyaline cartilage

Figure from Wikipedia
不管是髓核或纖維環其實都是含水量相當豐富的構造,所以扮演著很好的吸震角色。纖維環本身的構造在前側與外側都相對厚實且強壯,而在後側則比較薄弱,這也是為什麼絕大多數的纖維環受傷都在後側。一個健康椎間盤本身的幾乎沒有血流供應,主要的營養來自 Endplate 與纖維環的被動滲透,而纖維環本身也只有在最外圍的部分有血流的供應。椎間盤神經支配主要是在外圍 1/3,最內層的髓核以及內 2/3 的纖維環其實不太有神經支配。神經的支配主要由兩大神經叢支配,一般以Posterior 與Anterior Plexus稱呼。Anterior plexus 主要來自Gray rami communicantes、交感神經鍊與一些Perivascular nerve plexuses,而Posterior plexus更加複雜,包含了不同節段的體神經與自律神經系統,其中比較常被提及的是來自Ventral rami與Gray rami communicantes的Sinuvertebral nerves。Anterior與 Posterior兩者又以Lateral plexus相互交通。簡單來說椎間盤這裡的神經支配很複雜,但考量受傷部位主要在後側,所以Sinuvertebral nerves比較是討論的重點,而交感神經的成分也讓椎間盤的疼痛有著比較不同的表現。

Figure from Internet
此外,脊髓後方的黃韌帶 Ligamentum flavum 也有神經的支配。在脊椎周邊的其他結構如脊椎骨、小面關節、薦髂關節、韌帶(前後縱韌帶與椎間韌帶)、肌肉、筋膜與神經根都有神經支配,因此都可能是疼痛的原因。
流行病學與病生理學
下背痛可以說是最常見的肌肉骨骼問題之一,過往研究指出下背痛的患病率大約有 31% 且終其一生約有 60-80% 的人在某個特定的時間點有過下痛的問題。下背痛一般的分類可以分為特異性 Specific與非特異性Non-specific兩種,特異性的下背痛代表找的到疼痛的原因,一般來說可以是肌肉、韌帶、骨頭、神經、椎間盤、關節甚至是一些其他的器官,而沒有辦法明確找出原因的下背痛就會被歸類為非特異性下背痛。雖然診斷技術不斷進步,但根據文獻還是有高達 80-90% 的下背痛被歸類在非特異性下背痛。Discogenic pain 的盛行率約根據研究約在 16.9-26% 之間,而出現椎間盤的破損的盛行率大約有16.9-42% 之間。有鑒於Discogenic pain 其實不好診斷,在診斷上也有很多的爭議,所以大多數流行病學數據還不是如此明確。
在探討Discogenic pain 的病生理學之前,要先提到兩大概念,分別是椎間盤的老化IntervertebralDisc Aging IDA 與椎間盤的退化Intervertebral Disc Degeneration IDD。
椎間盤老化與椎間盤退化
椎間盤在正常狀態下本來就想隨著年齡的增長而有所改變,這樣的改變可以稱之為椎間盤的老化IntervertebralDisc Aging IDA,但這和椎間盤的退化Intervertebral Disc Degeneration IDD有所不同。IDA 的典型表現是 Proteoglycan 的流失,而 IDA 過往有學者將其分為三個不同的階段,分別是:
Stage 1 第一個階段主要是一些自由基的釋放導致氧化壓力並影響到整體椎間盤的生物環境。其中包含了椎間盤的水分與Proteoglycan喪失與滲透壓下降。
Stage 2 第二個階段則是針對第一階段的改變所引起的後續反應,包含細胞凋亡與一些異常的生物訊號如NF-kB 等等。纖維環與髓核的結構也會隨之改變,更加導致上一階段的Proteoglycan 與水分流失。
Stage 3 第三階段就是整體的結構與功能流失,在這個階段椎間盤的基質與一些具有功能的細胞或幹細胞都已經流失。
雖說 IDA 是一個正常的老化過程,但可以發現其中的變化其實會讓椎間盤本身的結構更加容易受傷或發炎。IDD 椎間盤的退化和老化有所不同,其中最大的差異就是 IDD 會出現一些發炎的前驅物質導致椎間盤有些微的發炎情形。

Table from Fujii K et al., 2019
此外,退化的椎間盤也被發現會有新生的血管與神經加導致疼痛。前面提到了正常的椎間盤神經支配模式只在外側 1/3 的結構,但有 Discogenic pain 的人會出現過多的新生血管與神經,有些時候甚至會支配到部分的 Nucleus。

Figure from Bottros MM et al., 2013
這些新生血管與神經導致的疼痛合併後續的疼痛中樞化都是形成 Discogenic pain 的關鍵。在影像上可能會看見:
椎間盤高度下降
有骨刺的生成
髓核中鈣化
髓核與纖維環的邊界漸漸消失
軟骨層磨損
椎間盤終板的 sclerosis 硬化
並非所有的 IDD 都會導致 Discogenic pain 但 IDD 是出現 Discogenic pain 的重要關鍵。無論是 IDA 或 IDD 都可能導致椎間盤周邊的結構出現改變,例如:椎間盤脫垂 Disc prolapse、椎間盤突出Disc herniation、脊椎退化Spondylosis、椎弓解離Spondylolisthesis、Modic changes與Schmorl nodes等等。這些結構上的改變和機械性的壓力、氧化壓力、高滲透壓、失常的訊號傳遞、系統性的代謝失調與基因等等都和形成 Discogenic pain 有關係。 總的來說,Discogenic pain 或退化性的椎間盤疼痛應該是多因性的Multifactorial,還包含了生物力學的穩定性、終板的損傷、新生的血管神經、周邊與中樞的神經敏感化以及發炎。下面的兩張圖片是一個很不錯的示意圖,大家有興趣可以閱讀,也歡迎參考原始文獻。

Figure from Fujii K et al., 2019

Figure from Fujii K et al., 2019
臨床表現
Discogenic pain 最典型的表現就是中軸的疼痛,這樣的疼痛通常發生在長時間久坐、向前彎、改變姿勢、中軸旋轉以及Valsalva maneuvers 時。許多病人會抱怨久坐時疼痛、坐著要站起來時疼痛、咳嗽的時候疼痛或早上起床刷牙的彎腰動作疼痛等等。最重要的重點是不能夠有神經根的症狀。其他相關的症狀可以參考下面由2013年一群治療師經過Delphi Method 提出的重點表現:
有動作偏好(某些動作會痛或避免做某些動作)
久坐會加重症狀(超過60分鐘)
搬東西會加重症狀
往前彎會加重症狀
坐到站會加重症狀
咳嗽或打噴嚏會加重症狀
有做過需要搬重物的工作
若有受傷機轉,該機轉和脊椎的屈曲、旋轉或軸向負荷有關
若有受傷機轉,在受傷後的隔天症狀更痛
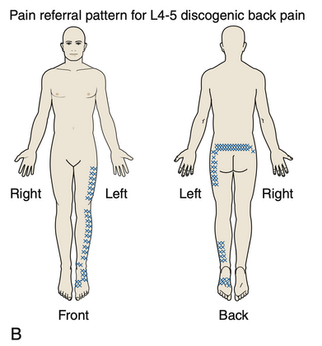
Discogenic pain 以定義來說不能夠有神經根病症Radiculopathy,但神經根病症和轉移痛Referred pain 不同,所以Discogenic pain 也可以有除了中軸以外的疼痛。以下是常見的轉移痛位置:
Figure from Bottros MM et al., 2013
診斷
基本上所有疾病的診斷流程都需要透過病史詢問、理學檢查並配合後續的影像學或其他檢查才能得到最終的診斷。Discogenic pain 的診斷也不例外,但相關的理學檢查其實不多,主要做法是排除其他的鑑別診斷,常見的鑑別診斷有小面關節炎與薦髂關節炎等等。目前有的共識聲明是來自 International Spine Intervention Society、International Association for the Study of Pain、The North American Spine Society與The American Society of Interventional Pain Physicians 等組織,不過這些聲明中主要著重在以診斷性椎間盤造影術 Provocative discography 或 CT discography 為主。
理學檢查
在理學檢查中,跟腰椎相關的檢測都應該執行,此外也要記得確定上下相鄰的關節。理學檢查會從一開始的觀察姿勢、檢測關節活動度(主動、被動)、功能性的動作測試再到一些針對特定結構的特殊檢查。疼痛的部位在檢查中相當重要,正中軸的疼痛具有不錯的 Sensitivity 但 Specificity 稍低,如果有偏離中軸的任何一邊,就要仔細考慮小面關節的可能。不過,凡事都有例外,有一些比較敏感的患者還是可以區分為中間偏左或偏右的疼痛,因此能就需要一個完整的問診與後續的檢測加上個人經驗才能得到診斷。傳統的腰椎檢查都是在檢查神經是否有受到壓迫或張力,但根據典型的 Discogenic pain 來說,這個疼痛和神經的壓迫基本上無關。因此,常見的 Sciatic stretch test 或 Femoral stretch test 不應該是陽性。除此之外,理學檢查時也要特別注意是否有相關的 Red flag sign 來排除癌症、感染或其他的可能。最後,一些不成比例的疼痛或無法用解剖位置解釋的疼痛也要考慮是否有一些精神科層面的問題。
影像學檢查
椎間盤的影像學檢查會以 MRI 核磁共振為主,但 X ray 或 CT 電腦斷層還是可以提供部分的資訊。舉例來說 X ray 上可以觀察兩節脊椎骨間的空隙大小,若空間較小則可能有椎間盤退化的情形。電腦斷層雖然對於軟組織的顯像力不如 MRI 但仍舊可以大致看出是否有椎間盤突出或神經孔洞的大小。然而,再強調一次 Discogenic pain 是椎間盤本身的疼痛,並非椎間盤突出壓迫到周邊結構的疼痛,所以只有 MRI 才可以觀察椎間盤本身的結構。因此,除了下面要介紹的診斷性椎間盤造影術外,MRI 是檢查的最佳利器。Discogenic pain 在 MRI 的表現主要有兩種,分別是 Modic changes 與 High intensity zone HIZ。以下介紹一下這兩種影像表現的特色。
High intensity zone HIZ
HIZ 在 MRI 上看起來就是為在纖維環 Annulus fibrosis 的一個高訊號表現,在 T2W 下的訊號通常也會比旁邊的 CSF 高。HIZ和纖維環的損傷與疼痛的程度有一定的相關性,因此可以做為診斷的標準之一。下圖就是典型的 L5/S1 HIZ 配合整體比較黑的椎間盤,也代表著水分的流失。
Case courtesy of Olumuyiwa Ifedayo Ajayi, Radiopaedia.org, rID: 82892
除了HIZ以外,在椎間盤的MRI影像中還會以 Pfirrmann Grading System 進行分類。基本上會出現 Discogenic pain 的大多是在Grade 3 或 4的階段。主要是在T2W下看訊號的高低與均質性、髓核與纖維環之間的分界以及椎間盤的高度。
Grade 1(a):正常,髓核和纖維環整體均為高訊號,椎間盤高度正常
Grade 2(b):髓核和纖維環出現分界,髓核為高訊號但帶有一些低訊號,纖維環相對較暗,椎間盤高度正常
Grade 3(c):髓核和纖維環分界不明顯,整體呈現灰階,椎間盤高度正常或些微減少
Grade 4(d):髓核和纖維環分界不明顯,整體顏色更深,椎間盤高度正常或中度減少
Grade 5(e):髓核和纖維環分界不明顯,整體呈現黑色,椎間盤高度明顯減少

Figure from Farshad-Amacker NA et al., 2015
Modic changes
Modic change 被認為是脊椎骨髓和椎間盤之間一些纖維化或發炎前驅性反應 Crosstalk 的結果是用來描述脊椎終板 Endplate 的分類方式,主要有下面三種分級:
Modic type 1:代表有骨頭的水腫與發炎,通常和疼痛與IVD 高度相關
Modic type 2:因為缺血導致紅骨髓變為黃骨髓(脂肪)
Modic type 3:代表骨頭的硬化表現(Sclerosis)
上述三種類型分別會在 MRI 的 T1 與 T2 序列下有不同的表現,請見下面的表格與示意圖:

Figure from Farshad-Amacker NA et al., 2015
Type 1 的 Modic change 在Provocative Discography 呈陽性的患者身上有不錯的 Specificity 可以參考,但也有發現如果出現 Modic change 的患者在治療的癒後上可能也會比較差。除了傳統的MRI可以觀測的序列外,隨著科技的進步,還有許多不同的序列可以提供不同的資訊以協助診斷,但關於這些序列的研究仍不夠多,因此還是需要透過問診與上述的檢查方式進行診斷,下面例舉幾個文獻中有提及的序列:Chemical exchange saturation transfer (CEST) 、T2 mapping、Delayed gadolinium-enhanced MRI of cartilage (dGEMRIC)與High resolution Magic Angle Spinning NMR Spectroscopy (HR-MAS spectroscopy)。
Provocative Discography 診斷性椎間盤造影術
Provocative Discography 的原理是透過注射溶液進入椎間盤製造一定的壓力來誘發疼痛藉以獲得診斷。Provocative Discography 是目前最廣為使用的診斷工具也有較高的 Sensitivity 與 Specificity,但也有文獻認為其風險與侵入性較高,比較適合作為已經要執行介入前的確認工具而非單純診斷。過去文獻有報導過Provocative Discography 可能加速椎間盤的退化與導致椎間盤的突出,但這些文獻都有一些偏誤。McCormick et al. 等人在 2018 年針對 Provocative Discography 發表了一篇文章,這篇文章相當不錯,歡迎有興趣的人閱讀。關於Provocative Discography 是否有必要以及臨床的操作標準的細節請參考:真的需要椎間盤造影術嗎?Provocative Discography 的價值。簡單來說,Provocative Discography 的操作就是將顯影劑打入椎間盤,主要有以下兩個重點要觀測:
椎間盤顯影是否有出現異常
患者是否有出現相對應的疼痛
The Spine Intervention Society Practice Guidelines 的正式診斷標準需要滿足以下條件才是一個陽性的Provocative discography:
Concordant pain重現疼痛 > 6/10
顯影劑量 < 3 mL
控制椎間盤內壓力相較一開始 < 50 psi
以相鄰椎間盤作為控制組 一節:沒有疼痛或疼痛或和原本的疼痛不同且壓力且發生疼痛時 > 原開口壓力 15 psi 兩節:兩節都沒有疼痛或一節沒有疼痛另一節與原本的疼痛不同且發生疼痛時 > 原開口壓力 15 psi
這個標準其實是 ISIS 的標準,下面提供其他學會的標準,不過來源是一篇 2013 年的統合分析,所以有些標準有經過修改,就好比 ISIS 在 2013 年有修改,所以下圖的標準和上面的介紹略有不同。

Table from Khalid M. Malik et al., 2013
在椎間盤影像的異常上我們會使用 Modified Dallas Classification 來描述:
Grade 0:正常的纖維環
Grade 1:纖維環撕裂在內1/3
Grade 2 :纖維環撕裂延伸至中1/3
Grade 3 :纖維環撕裂延伸至外1/3,但滲出的角度<30°
Grade 4 :纖維環撕裂延伸至外1/3,但滲出的角度>30°
Grade 5:纖維環撕裂延伸至外不,顯影劑流出纖維環延伸至硬膜外

Figure from Deer et al., 2019
簡單總結一下 Discography 的一些常見疑惑,有興趣的請至上面的連結觀看細節。在按照內容至於是否需要操作 Discography,在 Dr. M 看完一些文獻的結論是:
依照指引的建議執行 Discography 偽陽性的機率不高
依照指引的建議執行 Discography 可以協助決定治療的部位,對於預後也有一定的預測效果
依照指引的建議執行 Discography 不一定會加速脊椎退化,但證據不足
執行 Discography 應該是決定執行治療前的步驟,不適合當作常規檢查
其他診斷工具
關於背痛或椎間盤相關的問題也有一些文獻在探討不同的診斷工具,例如一些生物指標 Biomarker,但這些工具在臨床上幾乎不會使用,目前還在研究的階段。有興趣的人歡迎閱讀下面的文獻,裡面有提到一些潛在的標的物如:
背痛 C-C motif ligand 5、C-X-C motif ligand 6、IL-6、CRP、TNF-a、IL-1b、type 2 collagen
椎源性疼痛 C3 與 fibrinogen
局部的生物指標 Substance P、neurofilament、vasoactive- intestinal peptide、immunoreactive nerve fibers
此外,除了上面介紹的影像檢查以外,PET/CT 是另一個潛在的診斷工具,臨床上的使用主要是辨識有無發言、感染或腫瘤等情形。如果真的高度懷疑脊椎的病灶,但是傳統的影像學檢查都沒有異常,又不想馬上執行造影術,PET/CT 是另一個檢查方式。
治療與復健
Discogenic pain 的治療目前並沒有一個定論,追究其原因 Dr. M 認為光是診斷就未必會有一定的準則,沒有一個明確的診斷方式來引導後續的治療,在治療的成果上自然也不會有一致的文獻支持與提供分析。這邊想再次強調 Discogenic pain 和 Disc-related pain是 不一樣的概念,Discogenic pain 是椎間盤本身在疼痛,不會涉及神經的壓迫。以下會以四個大分類來闡述Discogenic pain 目前的治療方式,分別為:
保守治療
半侵入性治療:注射
半侵入性治療:非手術介入性處理
侵入性治療:手術
在進行介紹之前,還是想再次強調病因與病灶的概念。依照目前的診斷,Discogenic pain 是一個結構性的診斷,但面對所有結構性的診斷都必須要思考這個結構性異常是原因還是結果。椎間盤本身的功能是吸震與穩定,但若周邊結構出現問題導致不穩定,那椎間盤可能就會過度使用與勞損,進而導致這次的主題 Discogenic pain。因此,找出背後不穩定的原因也很重要,不然有可能落為治標不治本的狀況。下面是一個脊椎退化的模型,可以看到其實退化是一個漸進性的過程,Discogenic pain 是其中的一個步驟,但不知為何有些人就會停來在這一個步驟不會演進到下面的椎間盤突出。此外,也可以看到除了椎間盤以外,小面關節或其他的退化也可能和椎間盤的病灶相互影響。

Figure from Kim PK et al., 2008
保守治療
這裡指的保守治療包含了運動、心理介入、徒手治療、針灸、按摩與藥物治療等等。值得注意的是這些保守治療在文獻上幾乎並非針對 Discogenic pain,通常是針對下背痛或慢性下背痛。因此,在解讀上需要特別小心。
在藥物治療部分,常被使用的止痛藥物如普拿疼、NSAID 通常會做為第一線的藥物,但其實在相對嚴重的個案上效果不見得很好。許多慢性背痛的患者往往會需要鴉片類的止痛藥物的協助,這類型的藥物對於中樞性疼痛也有幫助,因此對 Discogenic pain 的效果通常較好。不過考量到潛在的依賴性,若有其他方式可以提供穩定的止痛,不建議長期使用。其他藥物如肌肉鬆弛劑或貼布的等或許都會有一些幫助,因為副作用不大所以可以嘗試。由於 Discogenic pain 具有一部分中樞性疼痛的特色,所以以慢性疼痛的角度切入,使用抗憂鬱劑或抗癲癇類的藥物也是合理的。
針灸在過去的文獻指出相較於什麼都不做具有一定程度的療效但是和其他治療比起來就沒有顯著差異。在物理治療方面 McKenzie method 是處理脊椎方面疼痛著名的流派,但相關研究也不夠多,不過仍舊可以嘗試。在動物實驗上有發現牽拉治療 Traction 有幫助,但在人體上目前的效果仍沒有很大的證據支持。臨床上若沒有其他方式,開立健保的牽拉作為一個診斷上的協助也是可以考慮的,只要有合理的邏輯與目標即可。
在治療慢性疼痛上,Cognitive behavioral therapy CBT 是近年來蠻常被使用的治療方式,在慢性疼痛上的效果也不錯,而正念或冥想等類型的治療也可以嘗試,但 Dr. M 認為這些方式應該做為輔助的療法,如果明確有結構問題,還是應該著手處理。
半侵入性治療:注射
這邊的治療介紹會著重在比較傳統的處置,主要介紹以下幾種處理方式:
Epidural injection 硬膜外注射
Intradiscal injection 椎間盤內注射
Thermal annular procedures 熱燒灼術式
Spinal cord stimulation 脊髓刺激器
Epidural injection 硬膜外注射
硬膜外注射主要的適應症其實不是Discogenic pain 而是椎間盤突出所導致的 Radiculopathy 與脊椎狹窄 Spinal Stenosis。硬膜外注射主要使用的藥劑是類固醇與局部麻醉藥,但臨床上有一些醫師可能單純使用葡萄糖水配合一點局部麻醉藥。然而在2021年的指引當中其實給了Epidural injection 治療 Discogenic pain蠻不錯的評價。

指引認為在排除小面關節或薦髂關節疼痛後,透過 Fluoroscopy 導引的硬膜外注射無論有無加入類固醇都是中度至高度建議。不過這篇指引中常常將腰椎椎間盤突出、脊椎狹窄與椎源性疼痛 Discogenic pain 放在一起討論,所以解讀上也要小心。這邊特別獨立出一篇文章來討論,因為是單純探討硬膜外注射的效果。

這篇文章是來自兩篇 RCT的結果,共收錄了240人並且進行了兩年的追蹤。研究的注射方式分為了兩種注射方式(Interlaminar and caudal approach)與除了局部麻醉以外是否有加入類固醇,並將疼痛減少一半作為治療成功的標準。結果顯示:
兩年的追蹤 72%的人接受單純局部麻藥並以 Interlaminar approach 治療成功 54%的人接受單純局部麻藥並以 Caudal approach 治療成功
一年的追蹤 67%的人接受單純局部麻藥與類固醇並以 Interlaminar approach 治療成功 68%的人接受單純局部麻藥並以 Caudal approach 治療成功
不過這些人在兩年內平均約需要注射6次左右,而研究也發現在三週內兩次注射就達到效果的人後續的預後較好。這篇研究雖然來自同一個團隊,但畢竟是在不同時間收案,所以還是有瑕疵。整體來說想表達的是硬膜外注射在 Discogenic pain 有效果,而且有沒有加類固醇看起來差異不大,在注射方式上可能以 Interlaminar approach 較好。
Dr. M自己的臨床經驗是如果從 Caudal 打其實不見得可以衝上想要的位階,所以在Caudal 注射的部分最好可以用 Doopler 確認一下藥水的高度,如果是以Fluoroscopy就比較沒也這個問題。如果已經認為是 Discogenic pain 但考量經濟壓力或是有比賽等需求,先以硬膜外注射嘗試看看是很合理的選項,但要小心運動禁藥的問題。畢竟下面要介紹的椎間盤內注射在注射後會有一段時間反而更不舒服。
Intradiscal Injection 椎間盤內注射
椎間盤內注射顧名思義就是將藥物注射進入椎間盤,所以本質上的做法和 Provocative Discography 一樣,差別只是打進去的東西不同而已。以下針對幾種目前有在進行注射的藥品稍作說明。
椎間盤內類固醇注射Steroid
類固醇主要是用來壓抑過度的發炎反應,臨床上使用類固醇在 Discogenic pain 的狀況不多,因為椎間盤注射相對困難,單純想注射類固醇好像立論基礎不大。目前的回顧文獻也建議或許短期會有止痛效果,但僅限於拿來作為 Bridging 的功能,主要是為了銜接後續的治療。

椎間盤內PRP注射
PRP可以說是目前再生治療類型的代表,椎間盤本身是處在一個無氧且沒有什麼血流供應的環境,因此本身的再生能力有限。這些再生治療的出現提供了椎間盤修復的一些契機,特別是在疾病的早期,可能還具有一些本體再生能力的階段。不過有鑒於本身的環境問題,或許再生的想法目前比較不實際,而是以一個延緩或透過注射的物質來降低疼痛的反應比較有可能。
針對 PRP的注射目前有的 Systemic review and Meta-analysis 不多,以下面三篇來分享,分別是 2021-2022 年的文獻。在進行 PRP 研究的評讀時要特別注意下面幾個點:
Discogenic pain 的診斷基準為何
收案條件為何
使用何種方式注射 PRP

上面這篇文獻總共收錄了三篇文章,其中有一篇是隨機分派實驗,每一篇文獻接受PRP施打的人數都在 30 以下,所以嚴格來說樣本數並不大。這篇文獻所收錄的文章基本上都算符合前述我們提到的 Discogenic pain 的診斷基準,幾乎都有採用 Provocative discography。在PRP 的施打方式上清一色都是使用 Fluoroscopy 的方式。因此,現今很多診所或醫院的復健科醫師以超音波導引進行注射是否可以沿用這些研究的結果就需要打上一個問號。主要原因在於傳統以 Fluoroscopy 進行注射時會將針擺在正中央,使用超音波時則無法做到確認針頭位置,有些時候在比較深的結構如 L5/S1的椎間盤更是不好確認是否有進到椎間盤。對本研究有興趣的人可以仔細閱讀一下,但簡單來說 PRP 對疼痛與功能是有幫助,但這樣的幫助要在施打後 2與6個月才顯著,在施打後1個月時並沒有顯著效果。這樣的結果和 Dr. M 聽有在進行椎間盤注射的醫師的經驗差不多。然而,作者並沒有針對這樣的現象進行討論。

接下來的研究是2022年的研究,比起上一篇多收錄了另外三篇文獻,不過其中有一篇文獻 Dr. M 沒有找到,但可以找到的文獻大都在診斷與 PRP 的注射上沒有太大的瑕疵。這篇研究的結果是大約有 60% 左右的人在症狀上可以改善超過 30% 而一半的人可以改善超過 50%。這篇研究一樣追蹤了注射後1、2 與 6個月的結果,但和上一篇不同,在這幾個追蹤月份中並沒有顯著差異。本篇研究和上篇研究收錄的文獻中都沒有發生不良反應。

最後這篇文獻的收錄條件沒有那麼嚴格,因此收了13篇的文章,但收錄的文章品質就不是那麼嚴謹,因此收錄文章的異質性高。這篇文獻總共收錄來自 2 篇RCT、5 篇Prospective與 6 篇Retrospective 的文章共 313 位患者。他們的結果顯示椎間盤內的 PRP 注射在疼痛上是有顯著改善不過如果看功能性的評估就沒有顯著差,若看MRI 影像上的改變也沒有顯著差異。不過如同上述研究所研,這些研究中並沒有出現一些嚴重的併發症。

除此之外,PRP本身的品質也可能影響到整體的預後,下面這一篇研究指出血小板濃度越高的PRP效果越好。因此,當治療無效時,除了思考診斷是否正確、藥物是否有抵達想要治療的位置也要考慮藥物本深的品質。

總結來說,目前的研究看來以 PRP 治療 Discogenic pain 是有效果的,隨然仍需要跟多高品質的研究,但的確可以作為治療的選項。在疼痛方面基本上會有一定的改善,但功能是否會改善不同研究間有所差異。絕大多數的研究指出在結構上其實不會有太大的差異。臨床上有時候會將 PRP 和其他藥物混雜注射,但這方面的文獻就不多了。
椎間盤內BMAC/BMA骨髓製品注射
骨髓類型製品其實也算是血液製品的一種,目前的使用還沒有像PRP一樣普及,臨床上的療效也還沒有很完整的研究比較兩者的優劣,不過以目前的氣氛來說,BMAC 的效果感覺可能比 PRP 好一些。前一陣子聽研討會時的筆記有記錄到 BMAC 和 PRP 最大的差異在於Anti-IL1ra 的含量在 BMAC 較高,因此抗發炎的效果也較好。應用在臨床端會發現打 BMAC 的患者比較不會有注射後的不適感。關於椎間盤內注射,有興趣的可以參考下面的文獻,這邊不多做贅述,但基本上就是有效果,不過缺乏 RCT 或和其他治療方式 Head to head 的比較。

椎間盤內其他注射
幹細胞類型的注射也是近幾年來在發展的重點,但目前為止還處在非常早期的實驗階段,而且所發表的文獻一致性低以外,納入的研究人數也少,所以距離實際拿來臨床運用也還有一段時間。目前的一些研究指出椎間盤內注射 Mesenchymal stem cell MSC 是安全也適合的,針對療效也有研究指出可以止痛、增進日常生活功能與椎間盤的水分,但並無法改變影像學上的椎間盤高度。此外,在執行層面上,細胞治療也要受到特管法的約束,所以在這邊就不多作介紹。除了幹細胞以外,也有研究在嘗試將軟骨細胞 Chondrocyte 移植進入椎間盤,但同樣有人數過少的問題,同時安全性也需要被仔細檢視,在實驗中有發現細胞的洩漏有可能導致異位性鈣化的產生。
另一個相對新興的注射物是羊膜類的萃取物,關於羊膜的研究不多,下面這篇文獻雖然只有11位患者,但給予了正面的支持。如同 PRP 的文獻,在短期內的效果不顯著但長期來看對於疼痛的效果還不錯。經過注射後有 6 位在一個月達到40%的疼痛下降,8位在三個月達到50%的疼痛下降而5位在六個月達到75%的疼痛下降。因此,臨床上也有PRP加上羊膜效果比較好的說法,但細節還是要和醫師討論。

在查詢文獻時也有發現有人使用甲基藍Methylene blue進行注射,主要其實是執行化學性的燒灼,不過這個做法 Dr. M 在台灣幾乎沒有聽過。2019年一篇研究的結果也不支持以甲基藍進行注射,因為和控制組單純進行麻醉藥的施打並沒有更好的結果。但值得注意的是這些患者並非都沒有獲得症狀改善,事實上有大約20-30% 的患者在兩個組別都有改善。Dr. M 的理解是或許單純把針置入椎間盤就有一定的減壓效果,只是可以持續多久的時間就是一個未知數。

Thermal annular procedures 熱燒灼術式
這類型的介入是在還沒有一些再生注射物質以前手術前的最後一道防線,主要是用Radiofrequency probe 針對一些疼痛的組織進行電燒。一般來說會將 Probe 放置在椎間盤的後緣並且透過加熱的方式破壞一些發炎組織或新生的神經來達到止痛的效果,同時因為燒灼的關係會讓破損的纖維環攣縮密合。過往有以下三種做法,不過因為成效的關係,目前比較常使用的只剩第三種:
Intradiscal electrothermal therapy(IDET)
Radiofrequency annuloplasty (RFA)
Intradiscal biacuplasty (IDB)

Figure from Leonardo Kapural et al., 2015
Biaculoplasty 的目標就是前面提到過度增生的 Sinuvertebral nerve,在下面這篇研究顯示執行 IDB 後六個月至十二個月都有顯著的疼痛改善與功能提升。以台灣目前的做法,原則上會先進行椎間盤內注射,若無效才考慮使用 IDB。因為 IDB 用熱燒灼的方式也有潛在的可能導致椎間盤本身的厚度減少。

Spinal cord stimulation 脊髓刺激器
另外一種方式是脊髓電刺激 Spinal cord stimulation SCS,主要透過電擊擺放在硬膜外的空間,透過間歇性的刺激脊髓嘗試以這些無痛的訊號蓋掉疼痛的產生。這個做法比較常在無法治癒的慢性疼痛或像皰疹性神經痛等等,針對 Discogenic pain 的文獻相對沒有那麼多,下面是兩篇 Dr. M 所找到的文獻,分別是2013 與2022年,有興趣的可以自行閱讀。雖然納入的人數不多,但以收案條件來說也算嚴謹,而且也可以看到 SCS因為相當昂貴,所以會需要先進行測試確定疼痛可以下降超過 50% 才會實際放置,結果看來針對頑固性疼痛的患者還是會有幫助。
侵入性治療:手術
手術治療在Discogenic pain 的角色通常會比較後線,主要原因在於手術有其風險,而Discogenic pain 的病人一般來說並沒有迫切的手術適應症。Dr. M 並非外科醫師,所以不會在這個部分做太多的探究,主要是介紹目前會使用在 Discogenic pain的手術:
Spinal fusion surgery 脊椎融合術
Total disc replacement 椎間盤置換術
Percutaneous Endoscopic Lumbar Annuloplasty and Nucleoplasty
Spinal fusion surgery 脊椎融合術的邏輯很簡單,就是透過固定來降低疼痛椎間盤的壓力,但這樣的做法除了手術本身的風險以外,未來也有可能產生 Adjacent segment disorder ASD,也就是相鄰未固定的節段會因為過度的勞損而產生問題。Total disc replacement 椎間盤置換術則是置換疼痛的椎間盤,除了價格昂貴以外,也可能產生異位性骨化等併發症。上述兩種術式其實在處理 Discogenic pain 都沒有很好的證據支持。下面這篇統合分析就指出雖然融合術後會顯著改善疼痛,但和非手術治療比較並沒有差異。

最後一種方式其實比較介於上述的半侵入性與手術之間,Percutaneous Endoscopic Lumbar Annuloplasty and Nucleoplasty是透過內視鏡針對受損的結構進行清除。下面這篇研究有不錯的結果。剛好也藉著分享這篇研究的收案標準回顧一下 Discogenic pain 的特點。

研究總共收錄了89位腰椎Discogenic pain的患者,這篇研究的設計在患者收錄上做得相當完整,他們的條件包含:
慢性下背痛合併至少兩個特徵(坐姿疼痛、屈曲疼痛、無法搬重物、改變姿勢疼痛)
沒有放射性疼痛或 Radiculopathy 的症狀
MRI 顯示椎間盤狹窄與低訊號且沒有明顯的節段間不穩定
沒有椎間盤突出、脊椎狹窄、過去腰椎開刀病史、骨折、感染或腫瘤
病患需經過保守治療(藥物、物理治療、運動與 Transforaminal epidural steroid injection)三個月無效無效
移除對Medial branch block 與Sacroiliac joint injection 有反應者
所有人都有執行 Provocation discography 來決定介入節段
雖然89位患者中有 5 位因為過於疼痛最後選擇手術,不過這些人還是有被納入分析當中。分析療效的指標以疼痛分數與 NRS 與 ODI% 為主,疼痛分數降低超過 50% 與 ODI% 下降超過 40% 被視為是成功的介入。這篇研究分為短期(術後3-4週)與長期追蹤(術後至少一年),結果顯示在短期與長期追蹤中分別有 66.3-76.4% 的成功率。這篇研究也發現若具有屈曲疼痛的人在經過治療後的預後較佳,若在影像學上有 Modic change 的患者的預後則較差。這篇研究的收錄人數不少,而且納入條件嚴謹,基本上已經滿足目前認為有 Discogenic pain 的標準,因此,Dr. M 認為這篇研究的可信度相當高。
總結
這篇文章應該也是本部落格數一數二長的文章,在撰寫的過程中相當耗時,因為 Discogenic pain 這個診斷對 Dr. M 而言也還很陌生,目前也沒有實際經手病人的治療。簡單做一些重點的結論:
Discogenic pain 是指椎間盤本身的疼痛和椎間盤導致其他的疼痛不同
Discogenic pain 一般來說不會有神經根病症 Radiculopathy
Discogenic pain 的診斷以病史詢問、理學檢查排除其他可能、影像學檢查輔助、Discography 確診
Discography 的操作需要依照國際指引就可以降低偽陽性的比例,在安全性上不能保證一定不會對椎間盤有損傷,所以最好當作準備進行介入治療前的決定步驟
目前針對椎間盤內注射的證據都不甚完整,目前看來所有的再生治療都有希望
Biaculoplasty 在椎間盤內注射無效後可以考慮使用
手術會擺在最後一線,直到所有保守治療無效才會執行
Dr. M 我們下次見!
References
1. Bottros MM, Cohen SP. Lumbar discogenic pain and diskography. Practical Management of Pain: Fifth Edition: Elsevier Inc.; 2013. p. 885-e5.
2. Fujii K, Yamazaki M, Kang JD, Risbud MV, Cho SK, Qureshi SA, et al. Discogenic back pain: literature review of definition, diagnosis, and treatment. JBMR plus. 2019;3(5):e10180.
3. Chan AYP, Ford JJ, McMeeken JM, Wilde VE. Preliminary evidence for the features of non-reducible discogenic low back pain: survey of an international physiotherapy expert panel with the Delphi technique. Physiotherapy. 2013;99(3):212-20.
4. Farshad-Amacker NA, Farshad M, Winklehner A, Andreisek G. MR imaging of degenerative disc disease. European journal of radiology. 2015;84(9):1768-76.
5. McCormick ZL, DeFrancesch F, Loomba V, Moradian M, Bathina R, Rappard G, et al. Diagnostic value, prognostic value, and safety of provocation discography. Pain Medicine. 2018;19(1):3-8.
6. Malik KM, Cohen SP, Walega DR, Benzon HT. Diagnostic criteria and treatment of discogenic pain: a systematic review of recent clinical literature. The Spine Journal. 2013;13(11):1675-89.
7. Deer TR, Pope JE, Lamer TJ, Provenzano D. Deer's treatment of pain: an illustrated guide for practitioners. Springer; 2019.
8. Wolfer LR, Derby R, Lee J-E, Lee S-H. Systematic review of lumbar provocation discography in asymptomatic subjects with a meta-analysis of false-positive rates. Database of Abstracts of Reviews of Effects (DARE): Quality-assessed Reviews [Internet]. 2008.
9. Kim PK, Branch Jr CL. The lumbar degenerative disc: confusion, mechanics, management. Clinical Neurosurgery. 2006;53:18-25.

















Comments